Вряд ли найдется однозначный ответ на этот вполне законный вопрос. Рак молочных желез известен с незапамятных времен: его случаи описаны, например, в древнеегипетских папирусах врача Имхотепа (3000 лет до н.э.), в вавилонском врачебном кодексе Хаммурапи (2250 лет до н.э.); о нем неоднократ но упоминает Гиппократ (400 лет до н.э.), а Гален (130-200 гг.н.э.) называет опухоли молочной железы раком из-за их внешнего сходства с крабом (по-гречески слова "краб" и "рак" звучат одинаково: karkinos). В отличие от множества заболеваний, причины которых выяснены, в основе развития злокачественных опухолей лежат более сложные механизмы и целый ряд причин, включая генетические особенности, факторы окружающей среды и многие другие.
Опухоли молочной железы могут быть как доброкачественными, так и злокачественными, или раковыми. Последние встречаются гораздо реже. Злокачественные опухоли возникают случайно или связаны с наследственностью. В 10% случаев заболевание передается из поколения в поколение и обусловлено врожденными мутациями в генах предрасположенности BRCA1 или BRCA2 (от англ. BReast CАncer).
Наиболее распространенное доброкачественное заболевание молочных желез - различные мастопатии, которые относятся к большой группе дисгормональных гипер-плазий (разрастания ткани молочных желез, обусловленные гормональными нарушениями) и связаны с нарушениями функций яичников, надпочечников, гипофиза, щитовидной железы или с нарушениями гормонального обмена в связи с заболеваниями печени, ожирением и т.д. Эти разрастания ткани молочных желез могут быть в виде плотных узелков, кист или диффузных образований. Некоторые из таких изменений можно отнести к предраковым.
И вот что удивительно, рак молочных желез встречается не только у женщин, но и у мужчин, но гораздо реже: с мужским населением связано около 1% всех случаев заболевания. Среди причин опухолей молочных желез у мужчин - редкие мутации в гене предрасположенности BRCA2, ожирение, гормональные нарушения. В отличие от доброкачественного разрастания ткани молочных желез злокачественное перерождение обязательно требует оперативного лечения.
Известно, что в отличие от нормальных клеток опухолевые не переходят после деления в фазу покоя, а продолжают бесконтрольно размножаться. Образование опухоли - многоступенчатый процесс. Рост и прогрессия опухоли, то есть ее переход от начальной к более агрессивной стадии, врастание опухоли в окружающие ткани, или инвазия, зависят от клеточных генов. Они контролируют клеточный цикл, межклеточные взаимодействия, старение и гибель клетки, а также отвечают за восстановление ДНК и стабильность клеточного генома.
Под действием различных факторов в нормальных генах могут возникать мутации. Чем дольше делятся клетки, тем вероятность таких мутаций выше, а значит, вероятнее злокачественное перерождение клеток под действием канцерогенов. Накопление повреждений в клеточном геноме связано как с ошибками репликации ДНК, так и с внешними, внеклеточными факторами.
К факторам риска на уровне человеческого организма можно отнести повышенный уровень эстрогенов (женских половых гормонов), нарушения менструального цикла, функций щитовидной железы и надпочечников, аборты и отсутствие грудного вскармливания. Эти особенности нередко встречаются в анамнезе больных раком молочной железы. К факторам, повышающим риск заболевания им, относятся также ранний возраст менархе (11-12 лет); поздние первые роды (28-30 лет); большие площадь и вес плаценты, усиливающие риск возникновения рака молочной железы у дочерей; аборты, особенно до первых родов; хроническое воспаление придатков; эндометриоз (разрастание клеток, выстилающих матку); кисты яичников и другие заболевания.
В возрасте после 65 лет наблюдается второй пик заболеваемости злокачественными опухолями молочной железы, связанный с эстрогенами надпочечников и повышенной массой тела. В общем разнообразные факторы риска этого заболевания можно условно разделить на три группы:
1. связанные с репродукцией (рождение детей/аборты, лактация, возраст менархе), сопутствующие гинекологические заболевания;
2. связанные с генетической предрасположенностью: злокачественные опухоли, особенно женских репродуктивных органов и молочных желез у близких родственников;
3. связанные с нарушениями обмена веществ и гормональными нарушениями, в том числе с приемом гормональных препаратов, содержащих эстрогены.
Развитию рака молочной железы предшествует разрастание ее ткани гиперплазия (увеличение числа клеток) и появление в протоках железы нетипичных клеток. Эти изменения называются предраковыми. К таковым относится и упомянутая нами мастопатия - кистозно-фиброзные и диффузные изменения ткани молочной железы. Хотя злокачественное перерождение при мастопатии происходит довольно редко, все же появление первых признаков мастопатии, выявляемых при пальпации, то есть осторожном прощупывании железы, - это повод для обращения к маммологу.
Маммография (рентгеновское обследование) и УЗИ - основные методы раннего выявления опухолей молочной железы и мастопатии. Результаты этих исследований нередко подтверждают ся с помощью пункции молочной железы, когда взятый иглой шприца образец предполагаемого новообразования исследуется под микроскопом. Очень часто изменения молочной железы обнаруживают сами пациентки при осмотре желез в первые 6-10 дней после начала менструаций.
Какие же признаки должны насторожить при самостоятельном обследовании? Во-первых, ощутимые уплотнения в молочной железе; изменение контура железы и ее плоская, а не округлая поверхность над уплотнением; отек железы, когда кожа напоминает пористую лимонную корку; втяжение соска внутрь. При запущенной злокачественной опухоли большая часть молочной железы отекает и краснеет, а при прорастании опухоли в кожу появляются язвы. Опухолевые клетки через лимфатические сосуды попадают в ближайшие лимфатические узлы, которые увеличиваются в размерах, нарушается отток жидкости из молочной железы, и развиваются отеки. Через кровеносные сосуды опухолевые клетки разносятся по организму и дают начало новым злокачественным очагам - метастазам.
Нередко предположение или заключение врача-маммолога о наличии патологических изменений в молочной железе порождает у пациенток самые неприятные опасения, а порой и панику. Однако на сегодняшний день уже имеется немало методов, позволяющих уточнить диагноз рака молочной железы и назначить соответствующее лечение, если диагноз подтвердится. Речь идет, прежде всего, о маркерах (факторах риска) опухолевого роста, обнаруживаемых в крови пациенток. Основное их предназначение - раннее выявление злокачественных новообразований и рецидивов, а также оценка эффективности лечения заболевания. При направлении в диспансер или специализированную клинику пациентке предложат сдать кровь на анализ таких маркеров. В отношении рака молочной железы пока не существует строго специфичного маркера, поэтому применяется комплекс тестов на несколько маркеров. Концентрации этих маркеров в сыворотке крови пациенток зависят от степени злокачественности и стадии заболевания и поэтому важны для диагноза и прогноза заболевания. Существуют и другие параметры, позволяющие специалисту заподозрить прогрессирование заболевания или метастатическое поражение других органов. Анализ этих показателей, в той или иной степени связанных с опухолями молочной железы, дает возможность спланировать дальнейшие действия: назначить химио- или гормональную терапию, хирургическое лечение либо лечебно-профилактические препараты в случае мастопатии или доброкачественных новообразований, к примеру фиброаденомы молочной железы. Перечень диагностических тестов меняется в зависимости от материальных возможностей клиники и пациенток, а также от конкретного случая заболевания.
Главное - своевременно и профессионально сделать анализы, руководствуясь рекомендация ми специалистов. В жизни, к сожалению, нередки случаи обращения пациенток к разного рода целителям и к так называемой народной медицине. Не умаляя значения фитотерапии и гомеопатии, врачи-онкологи настоятельно советуют обращаться именно в профильные учреждения: специализированные диспансеры и клиники, где пациентке помогут квалифицированные врачи. Промедление в выборе правильного метода терапии очень опасно.
В основу лечения рака молочной железы положен комбинированный комплексный подход в сочетании с хирургическим лечением. На опухоль воздействуют лекарственными препаратами, облучением, гормонами. Удаление всей молочной железы, или мастэктомию, зачастую заменяют компромиссным органосохраняющим лечением: удалением сегментов железы с подмышечными лимфатическими узлами. Сохранить и восстановить форму молочной железы позволяют реконструктивные операции, важность которых очевидна, особенно для молодых пациенток. Операбельны (подлежащие операции) обычно первая-вторая стадии рака. При запущенных опухолях или неоперабельном раке требуется дополнительное лечение, которое затормаживает рост опухоли и дает возможность хирургического вмешательства. Однако в большинстве случаев одного хирургического лечения недостаточно. Если риск рецидива низок, то есть опухоль мала (менее 1 см), отсутствуют метастазы в близлежащие и отдаленные лимфатические узлы, степень злокачественности низкая, а опухолевые клетки несут рецепторы опухолевых клеток к эстрогенам и прогестерону (главным половым гормонам женщины), то хирургическое лечение нередко дает устойчивый положительный эффект. Но иногда развиваются послеоперационные осложнения в виде кровотечений и нагноения раны. Вследствие удаления лимфатических узлов нарушается отток лимфы из тканей и развивается лимфостаз, обычно это происходит спустя несколько недель после операции. Нередко лимфостаз провоцируется инфекциями, горячими и солнечными ваннами, физическими нагрузками. Вот почему больным, перенесшим мастэктомию, не рекомендуются инъекции в руку на оперированной стороне, противопоказаны солярии и сауны, им нужно избегать инфицирования кожи через трещины или царапины. Полезны специальный массаж рук и гимнастика, улучшающие циркуляцию лимфы и восстанавливающие работу суставов.
Наиболее эффективное лечение опухолей молочной железы возможно лишь с учетом прогноза течения заболевания и реакции пациента на тот или иной препарат, то есть имеется ряд факторов, указывающих на благоприятный или неблагоприятный исход заболевания, а также на чувствительность опухоли к проводимому лечению. К таким факторам относятся размер опухоли, наличие метастазов в лимфатические узлы, гистология опухоли (ее строение, определяющее злокачественность), уровень эстрогеновых и прогестероновых рецепторов в опухолевых клетках и другие.
Морфологические и молекулярно-биологические факторы прогноза рака молочной железы и эффективности лечения:
1. Размер опухоли
2. Количество пораженных метастазами лимфатических узлов
3. Гистология опухоли
4. Прорастание опухоли кровеносными и лимфатическими сосудами
5. Показатели активности синтеза ДНК
6. Плоидность опухолевых клеток
7. Интенсивность деления опухолевых клеток (уровень ядерного белка митозина, уровень ядерного антигена Ki-67 и т.д.)
8. Наличие рецепторов эстрогенов и прогестерона
9. Уровень активаторов и ингибиторов (блокаторов) плазминогена (белка, участвующего во многих клеточных взаимодействиях, в инвазии и метастазировании и др.).
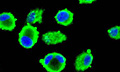
Исследованию этих и других факторов посвящены многие монографии, мы отметим лишь принципиально важные для развития рака молочной железы у женщин. Во-первых, это рецепторы стероидных гормонов - специфические белки, которые избирательно связывают молекулы соответствующих стероидов, проникающих в клетки (рис. 2). Наличие в опухолевых клетках рецепторов к эстрогенам и прогестерону говорит о чувствительности опухоли к гормональной терапии и о малой возможности метастазирования. На чувствительность опухоли к лечению гормонами указывает также наличие в опухолевой ткани эпидермальных факторов роста (веществ, способствующих росту определенных типов клеток). Когда в опухолевых клетках нет рецепторов к стероидным гормонам, то лечить опухоли с помощью гормональной терапии бессмысленно.
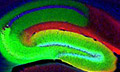
В передаче сигналов к делению клеток участвует также рецептор HER2/neu (рис. 3). Его блокирование может замедлить или остановить деление опухолевых клеток и рост опухолей, которые зависят от этих сигналов. Для такой блокировки был разработан препарат герцептин. Когда ген, кодирующий этот рецептор, активно транскрибируется (переписывается), то целесообразно использовать химиотерапию с применением герцептина, а лечение гормонами в этом случае неэффективно.
Злокачественные опухоли способны к метастазированию и инвазии. В этих процессах главную роль играют белки uPA и PAI-1. Если их уровни превышают определенные минимальные значения, то риск рака молочной железы увеличивается в 1,5-2 раза, поэтому данные важны для прогноза.
Рост злокачественной опухоли сопровождается формированием в ней разветвленной сети капилляров - сравнительно мелких кровеносных сосудов. Процесс регулируется фактором роста эндотелия сосудов. Высокий уровень этого белка в опухоли свидетельствует о неблагоприятном прогнозе как при раннем, так и при прогрессирующем злокачественном процессе. Анализ активности фактора роста эпителия стимулировал создание новых препаратов, блокирующих рост злокачественных клеток, например перспективного препарата авастин.
В последнее время выяснилось, что в ткани молочной железы с помощью фермента ароматазы синтезируются собственные эстрогены. Поэтому подавление синтеза этого фермента с помощью препаратов, например аримедекса и аромазина, может снизить риск рака молочной железы. Таким образом, благодаря исследованиям биохимиков и молекулярных биологов в распоряжении врачей оказались биологически значимые параметры, позволяющие прогнозировать течение заболевания на различных стадиях и подбирать подходящую терапию при распространяющемся раке молочной железы. Во-первых, это уровни рецепторов к эстрогенам и прогестерону в опухоли, которые дают возможность оценить целесообразность гормональной терапии и предвидеть ее результат. Во-вторых, уровень активности гена Her2/neu (см. рис.3), позволяющий обнаружить пациенток с повышенным риском рецидива опухоли молочной железы и риском ее метастазирования на ранних стадиях заболевания. В-третьих, уровень фактора роста эпителия, указывающий на прогноз развития опухоли как в начале, так и на более поздних стадиях заболевания.
Какие молекулярные механизмы лежат в основе рака? Известно, что развитие опухоли связано с нарушением роста и дифференцировки клеток и злокачественным их перерождением. Во многих случаях такие нарушения обусловлены мутациями или резким повышением активности клеточных онкогенов - нормальных генов, которые участвуют в регуляции клеточного цикла, передаче сигналов и в других процессах жизнедеятельности клеток. Сейчас известно немногим более 100 различных протоонкогенов - нормальных клеточных генов, повышенная активность изменения которых или изменение их структуры приводит к синтезу онкобелков, играющих ключевую роль в клеточной жизнедеятельности. Такая активация протоонкогенов и превращение их в онкогены возможны в результате мутаций, хромосомных перестроек и других механизмов. В клетке человека около 50 000 функционирующих генов, поэтому доля потенциальных онкогенов, ответственных за злокачественный рост клеток, достаточно велика. В случае рака молочной железы, вероятно, задействовано не более 10 онкогенов.
Кроме того, нарушения клеточного цикла и бесконтрольное размножение клеток могут быть связаны с мутациями в генах-супрессорах, или подавителях опухоли. К ним относятся, например, мутации в уже упомянутых нами генах BRCA1 и BRCA2. Эти гены кодируют высокомолекулярные ядерные белки, которые исправляют повреждения ДНК и поддерживают стабильность генома, а продукт гена BRCA1 участвует в правильном распределении хромосом при делении клеток, подавляет чрезмерное гормонозависимое размножение клеток молочной железы, которое происходит, например, при половом созревании и подготовке к лактации у беременных женщин. Вот почему мутации этого гена приводят к целому спектру нарушений, начиная от новых генных мутаций и хромосомных перестроек и кончая безудержным размножением клеток эстрогензависимых органов, определяю щим развитие опухолей молочной железы и яичников. Таким образом, мутации в генах BRCA1/BRCA2 нарушают контроль за повреждениями ДНК и поддержанием целостности клеточного генома, что обусловливает появление злокачественных клеточных клонов.
Помимо мутаций активность генов-супрессоров опухоли и других генов, ответственных за регуляцию, может изменяться в результате нарушений в молекуле ДНК. Это справедливо и по отношению к раку молочной железы.
В некоторых лабораториях с помощью специальных микрочипов исследуются профили изменений клеток опухолей молочной железы. Например, французские исследователи сравнили профили таких изменений в разных образцах злокачественных клеток до и после лечения препаратом доксорубицин, что позволило наметить и обосновать стратегию химиотерапии. Они выделили группу из 496 генов, активность (экспрессия) которых отличается от экспрессии этих генов в нормальной ткани молочной железы. Несколько лет назад были опубликованы результаты исследования экспрессии 200 генов, полученные на 122 образцах опухолевой ткани молочной железы. Выделили несколько групп генов рака молочной железы, начиная с экспрессии генов близкой к норме и кончая генами с экспрессией, дающей наихудший прогноз.
Во многих лабораториях проводятся эксперименты по созданию "молекулярного портрета" опухолей молочной железы. Японские исследователи, например, получили молекулярный профиль генов в процессе лечения пациенток препаратом доцетаксел. Оказалось, что чувствительные и устойчивые к этому препарату опухоли четко различаются по активности 76 генов.
Конечно, эти подходы пока очень трудоемки и дороги для применения на практике, однако они важны для разработки более специфичных и простых методов анализа эффективности лечения. Такие данные помогут в дальнейшем прогнозировать течение заболевания и чувствительность опухоли к терапии.
Возникновение рака может быть связано не только с нарушением работы онкогенов и других генов, но и с вирусными инфекциями.
В последние 10 лет появились веские доказательства того, что в организме человека циркулирует ретровирус, родственный вирусу опухолей молочных желез мышей, или MMTV (от англ. Mouse Mammary Tumor Virus). Их активация - сложная цепочка биохимических процессов, похожая на активацию некоторых ретровирусов, вызывающих лейкозы у человека и животных.
Сначала в сыворотках крови многих больных раком молочной железы обнаружили антитела к белкам, родственным структурным белкам оболочки MMTV. Затем в ДНК лимфоцитов периферической крови и в опухолевой ткани примерно у 40% больных спорадическим раком молочной железы с помощью высокочувствительных методов обнаружили последовательности, похожие по строению на гены этого ретровируса. Из генома опухолевых клеток, попадающих в плевральную полость больных раком молочной железы, были выделены и клонированы последовательности ДНК, на 95-97% соответствующие полноразмерному провирусу.
MMTV-родственный провирус человека, или hMTV (от англ. human Mammary Tumor Virus), был обнаружен в геноме лимфоцитов и опухолевых клеток, но не в нормальных тканях человека (рис. 4). Это указывает на внешний источник ретровирусной инфекции. Частота встречаемости MMTV-гомологичных последовательностей меняется от 0-1% (Великобритания) до 75-80% (Тунис). По нашим оценкам, в России она составляет от 39-42% при спорадическом раке молочной железы до 52-56% при семейном раке и у беременных женщин со злокачественной опухолью груди. Высказано несколько предположений о путях попадания вируса в организм человека, в том числе инфицирование через лимфоидную ткань желудочно-кишечного тракта из загрязненных мышиными фекалиями продуктов. Это предположение, по-видимому, небезосновательно, так как MMTV-гомологичные последовательности были выявлены в лимфоидной ткани больной раком молочной железы и раком толстой кишки, а провирусные последовательности обнаружены у домовых мышей Mus musculus sp.domesticus, обитающих в московском регионе. Более того, распределение MMTV-гомологичных последовательностей в человеческих популяциях соответствует распространению этого вида мышей. Не исключена передача MMTV человеку от мыши как непосредственно, так и через промежуточных "хозяев" (кошек, приматов).
Недавно группа исследователей из США под руководством доктора С. Росс показала, что первичной мишенью для ретровирусной инфекции могут быть древовидные клетки - определенные лимфоидные клетки, которые поглощают чужеродные белки и вирусные частицы путем пиноцитоза - процесса поглощения жидкостей и инородных тел (рис. 5). Оказалось, что эти клетки могут затем продуцировать инфекционный вирус и передавать его другим клеткам, в частности В- и Т-лимфоцитам. При отсутствии дендритных клеток эффективность инфекции MMTV резко ослабевает; несомненно, она зависит и от других причин. Для циркуляции в организме как мышей, так и человека MMTV использует лимфоциты периферической крови. На этом этапе число копий провируса в геноме сравнительно мало. Во время активного деления эпителиальных клеток молочной железы, растущей под действием гормонов, встроенный в клеточный геном провирус получает возможность быстрого умножения копий в тысячи раз. По-видимому, провирус может встраиваться в клетки молочной железы, обладающие свойствами стволовых клеток, которые впоследствии дают начало множественным очагам опухолевого роста. Есть данные о возможном прямом или опосредованном участии hMTV в развитии рака молочной железы. В экспериментах с культурами клеток рака молочной железы человека, содержащими (+) и не содержащими (-) провирусные последовательности, группа американских исследователей обнаружила, что в (+)-клетках наблюдается высокая активность генов, связанная с иммунным ответом на инфекцию. Кроме того, в этих (+)-клетках активировались восемь генов, которые были совершенно неактивны в (-)-клетках. Сравнение картин генной экспрессии с помощью микрочипов показало, что суммарная активность генов в инфицированных hMTV клетках соответствует активности генов при воспалительном процессе с участием интерферонов, то есть вирусная инфекция играет в развитии рака молочной железы вполне определенную роль.
Чем же отличаются инфицированные и не инфицированные hMTV опухоли? Ответить на этот вопрос попытались австралийские биологи. Они показали, что на ранних стадиях рака молочной железы у пациенток одной из клиник Сиднея инфицированные этим ретровирусом опухоли по своему строению и росту сходны с опухолями молочной железы у мышей. Однако определенное сходство в развитии рака молочной железы мышей и человека было замечено задолго до этой работы. И у человека и у мышей известны опухоли молочной железы, в которых очень быстрый рост начинается сразу в нескольких очагах. Есть основания предположить, что такие опухоли возникают из клеток типа стволовых, которые приобрели способность к злокачественному росту вследствие либо геномных нарушений в клетках, либо вирусной инфекции. Новым в исследовании австралийских ученых стал факт накопления в ядрах инфицированных hMTV опухолей молочной железы человека неактивного белка - продукта гена р53, подавляющего рост опухоли, о котором мы упоминали выше. Почему этот белок не работает, еще предстоит разобраться, но для таких опухолей характерен более быстрый рост, чаще всего они локализованы в области протоков молочных желез.
В то же время группа исследователей под руководством проффесора Сельмона из Австрии с помощью генно-инженерных конструкций показала, что продукт одного из генов МMTV содержит последовательность аминокислот, соответствующую последовательностям аминокислот в иммунорецепторах, или ITAM (от англ. Immunoreceptor Tyrosine-based Activation Motifs), участвующих в передаче сигналов, регулирующих развитие клеток. Гиперактивация этих сигнальных путей вследствие проявления провируса в эпителиальных клетках молочной железы может привести к перерождению клеток и развитию рака молочной железы. Возможность появления морфологически измененных клеток, способных к трехмерному росту в культуральной среде in vitro, проверена нами в экспериментах с клетками эпителия эмбриональной почки человека, которые культивировали с вирус-продуцирующими клетками мышей. Было показано, что вирусные последова тельности действительно встраиваются в клеточный геном и на них образуются транскрипты РНК. Внедрение провируса в геном клетки может повлечь изменение активности генов в области такого объединения. Кроме того, в геноме мышиного ретровируса имеются чувствительные к действию гормонов регуляторные элементы, которые также могут изменить или полностью нарушить работу клеточных генов. Вспомним также о кодируемых MMTV аминокислотных последовательностях в составе ITAM, которые могут опосредовать существенные изменения в инфицированных вирусом клетках. Однако при последующих делениях клеток в результате хромосомных перестроек некоторые из хромосом утрачиваются вместе со встроенными в клеточный геном копиями провируса. Таким образом, опухолевое перерождение вероятно лишь в ограниченном числе клеток. Другими словами, кроме горизонтальной передачи hMTV, по-видимому, существует и вертикальная: от матери к детям. При этом лимфоидная ткань кишечника человека может служить "воротами" ретровирусной инфекции, а лимфатические узлы - резервуаром. Важно, что при умножении числа провирусных копий в составе клеточного генома наблюдается минимальный иммунный ответ на инфекцию, хотя в инфицированных клетках и обнаруживаются признаки, характерные для воспаления. Например, как уже говорилось, активны гены, кодирующие белки, которые участвуют в регуляторных процессах вместе с интерфероном. По мнению некоторых исследователей, само воспаление в молочных железах, равно как и их резкая инволюция, то есть массовое уменьшение тканей (например, после аборта или внезапного прекращения лактации), может повышать риск злокачественного перерождения клеток.
Участие МMTV в развитии злокачественной опухоли, а возможно, и опухолей других локализаций позволяет выделить носительниц hMTV в группу риска наряду с пациентками из наследственно отягощенных семей, несущими мутации в генах предрасположенности.
***
Итак, благодаря усилиям специалистов в области клинической биохимии и генетики, молекуляр ной биологии, вирусологии и иммунологии удалось составить довольно емкий "молекулярный портрет" рака молочной железы. В то время как усилия ученых сосредоточены на выяснении причин и механизмов возникновения опухолей, врачи стремятся распознать опухоли на возможно ранних стадиях, которые хорошо поддаются лечению и прогнозу. Вот почему число параметров для диагностики рака и оценки его развития продолжает расти. О некоторых из них мы рассказали в предлагаемой читателю статье. Какие из таких маркеров окажутся наиболее эффективными и найдут применение в клинике, покажет ближайшее будущее.
Хотя неумолимая статистика говорит о росте заболеваемости раком молочной железы, у специалистов есть повод для оптимизма. Как заметил доктор Сельмон: "Насколько коварен рак, настолько изобретателен человеческий разум…" Несомненно, ранняя предклиническая диагностика уже сейчас позволяет значительно улучшить результаты лечения и добиться лучшей выживаемости пациенток, вернуть их к активной жизни и вселить надежду на полное выздоровление.
ФАКТОРЫ НАСЛЕДСТВЕННОСТИ
Рак молочной железы в 10% случаев передается по наследству. Если одна из двух копий, или аллелей, гена BRCA1 у женщины несет мутацию, то вероятность развития у нее рака молочной железы возрастает до 85%, а рака яичников - до 40%. У носителей таких мутаций возрастает и риск рака толстой кишки, а у мужчин - рака предстательной железы. В гене BRCA1 выявлено до 700 различных мутаций, которые характерны для жительниц определенных географических регионов. В случае мутаций в гене BRCA2 риск развития злокачественных опухолей груди и яичников сравнительно ниже. Показано, что в России частота мутаций в гене BRCA1 у пациенток с семейным раком молочной железы примерно на порядок выше, чем в гене BRCA2. Мутации в гене BRCA1 обнаруживаются в 16% семей с двумя и более близкими родственника ми, страдающими злокачественными опухолями груди в отсутствие рака яичников. Сочетание этих двух заболеваний в семье также обусловлено мутациями в генах BRCA1/BRCA2 (см. схему на стр. 21). Оказалось, что мутации в гене BRCA1 встречаются у 61% российских пациенток с семейными случаями рака молочной железы и яичников. Мутации в генах BRCA1/BRCA2 могут обусловить и другие формы рака. Если одни и те же мутации в гене BRCA2 у российских пациенток встречаются очень редко, то в гене BRCA1 преобладает особая мутация, которая характерна для европейской части России и встречается также в странах Европы.
Носительницы этих мутаций нуждаются в регулярном посещении маммолога, поскольку риск рака молочной железы у них достигает 80-90%, а их ближайшим родственникам рекомендована консультация врача-генетика. Кроме указанных имеются и другие гены, мутации или определенные аллельные варианты которых могут способствовать развитию опухолей молочной железы и некоторых других злокачественных новообразований. Однако этот вклад не столь значителен, как в случае генов BRCA1/BRCA2.
Предположение о возможной мутации возникает у генетика, если среди ближайших родственников пациентки обнаруживаются две и более больных раком молочной железы, если заболевание развивается в возрасте до 45 лет, при опухолях в двух молочных железах или при раке с множественными очагами опухоли, а также при наличии рака яичников.
Спорадический рак молочной железы развивается без особых очевидных причин, хотя имеются определенные, не связанные с наследственной предрасположенностью факторы, повышающие риск его возникновения.
автор: А. Лушникова, Л. Любченко
Хотите прокомментировать?
Кроме того...
Секс-бессонница
Только не смейтесь сразу. Для несчастных американцев это и правда большая...
Космический корабль
Космическими кораблями в наше время называются аппараты,...
Биоинженеры перехватили послание нейронов, занятых визуализацией реальности
Ученые уже давно (и пока...